Гормоны голода и сытости: полное руководство
Аппетит редко ломается «из‑за слабой силы воли». Чаще происходит сбой сигналов между желудком, кишечником, жировой тканью и мозгом — и тогда человек может хотеть есть постоянно, даже когда энергии уже достаточно. Недосып, стресс, перекусы «на бегу» и ультраобработанная пища быстро раскачивают систему голод–сытость.
Медицинский дисклеймер: материал носит информационный характер и не заменяет консультацию врача. При ожирении, РПП, диабете, заболеваниях щитовидной железы и приёме лекарств план действий следует согласовывать со специалистом.
Содержание
Краткий ответ: как гормоны управляют аппетитом и весом
Аппетит — это баланс сигналов голода и сытости, а не один «виноватый» гормон. Если грелин (голод) растёт, а лептин и кишечные гормоны сытости работают хуже, мозг будет подталкивать к еде чаще и настойчивее.
Что важно понимать сразу:
- Грелин повышает чувство голода, особенно когда желудок пуст.
- Лептин — гормон насыщения: он сообщает мозгу, что энергетических запасов достаточно, и снижает аппетит.
- PYY/GLP‑1/CCK — кишечные сигналы сытости, которые помогают остановиться вовремя.
- Инсулин — энергетический сигнал, связанный с уровнем глюкозы и метаболизмом.
- Кортизол усиливает тягу к калорийной пище при хроническом стрессе.
- Мелатонин и сон влияют на гормональный фон и «ночной аппетит».
Срыв системы обычно выглядит так: лептинорезистентность, инсулинорезистентность, недосып, хронический стресс, высокообработанная пища → появляется постоянный аппетит, тяга к сладкому/жирному и ощущение «сытость не наступает».
Практическая опора для контроля аппетита: белок + клетчатка в каждом приёме пищи, стабильный сон, регулярная активность, управление стрессом, меньше ультраобработанных продуктов. По показаниям возможна медикаментозная терапия — только под контролем врача.
Почему постоянно хочется есть: основные причины и механизмы голода
Постоянный голод чаще всего означает, что регуляция аппетита сместилась: гормоны, сон, стресс и привычки подкрепляют друг друга. Это не «каприз», а повторяющийся сценарий, который можно разобрать и исправить.
Ниже — причины, которые чаще всего объясняют, почему постоянно хочется есть и почему чувство сытости становится слабым:
Гормональные механизмы: грелин может быть высоковат, а сигнал насыщения от лептина «не доходит» до мозга при лептинорезистентности. Об этом подробно — в разделе «гормон насыщения лептин и его функции».
Инсулин и колебания сахара: резкие перекусы сладким/рафинированным могут давать «качели» и повторный голод. Центральное действие инсулина на аппетит описывается в материалах по физиологии гипоталамуса.
Недосып и стресс: влияние недосыпа на гормональный фон часто проявляется буквально на следующий день — тяга к калорийной пище становится сильнее (см. раздел про сон с цифрами).
Психология и дофамин: дофаминовая зависимость от еды может маскироваться под «голод», хотя это запрос на награду и разрядку.
Режим и состав рациона: если в рационе мало белка и клетчатки, а еда «быстрая», насыщение короче.
Индивидуальные факторы: возраст, воспаление низкой степени, особенности метаболизма и микробиоты.
Ключевая развилка: физиологический голод обычно нарастает постепенно и «согласен» на обычную еду, а эмоциональный часто возникает внезапно и тянет на «конкретное», после чего удовлетворения мало.
Пример из практики: при переходе офисных клиентов с «кофе+печенье днём» на предсказуемый обед с белком и гарниром + овощи, через 7–14 дней обычно снижается частота стихийных перекусов. Действие было простым: закрепили 1–2 одинаковых по времени приёма пищи и убрали «сахарные» окна. Результат — меньше ощущения, что голод появляется «каждый час».
Clean eating и гормоны аппетита: что работает, а что маркетинг
Что такое clean eating
Clean eating («чистое питание») — это подход к питанию, основанный на употреблении натуральных продуктов с минимальной промышленной обработкой. Главное правило — короткий и понятный состав на этикетке. Если вы можете представить ингредиент растущим в природе, плавающим в воде или бегающим по ферме, значит, он подходит для чистого рациона.
Основные принципы включают выбор цельных продуктов, отказ от искусственных добавок и осознанное отношение к еде. Это не диета с жёсткими запретами, а гибкий подход к формированию здорового рациона.
Связь с гормонами голода и сытости
Чистое питание может положительно влиять на гормональную регуляцию аппетита:
Стабилизация уровня сахара в крови: употребление продуктов с низким гликемическим индексом (цельнозерновые, овощи, фрукты) помогает поддерживать стабильный уровень глюкозы, что важно для контроля аппетита и предотвращения резких скачков энергии.
Улучшение чувствительности к лептину: отказ от переработанных продуктов снижает нагрузку на печень и поджелудочную железу, что может способствовать восстановлению чувствительности к лептину.
Снижение воспаления: натуральные продукты обладают противовоспалительными свойствами, что помогает снизить риск хронических заболеваний и улучшить общее самочувствие.
Что НЕ работает: мифы и маркетинг
Миф 1: Замена сахара мёдом или кленовым сиропом делает питание «чистым»
Реальность: при злоупотреблении мёдом и кленовым сиропом будут те же проблемы со здоровьем, что и от обычного рафинада. Важна умеренность.
Миф 2: Все добавки в продуктах «грязные»
Реальность: существуют как нейтральные, так и полезные пищевые добавки (например, витамин D для укрепления костей, железо для выработки гемоглобина).
Миф 3: Чистое питание автоматически означает здоровое питание
Реальность: рекомендации по правильному питанию не исключают обработанные продукты, такие как полезные масла, цельнозерновой хлеб, замороженные овощи.
Миф 4: Исключение целых групп продуктов — это нормально
Реальность: полное исключение некоторых групп продуктов без медицинских показаний может привести к дефициту питательных веществ. Например, отказ от молочных продуктов может вызвать остеопению (снижение минеральной плотности костной ткани).
Риски крайностей: орторексия
Слишком строгое следование правилам чистого питания может перерасти в орторексию — расстройство пищевого поведения, при котором возникает патологическое желание следовать принципам здорового питания. Это выражается в том, что человек зациклен на составлении «идеального» рациона, может часами изучать этикетки продуктов, планировать, что будет есть, записывать каждую потреблённую калорию. В особо сложных случаях может возникать физический страх перед запрещёнными продуктами.
Красные флаги орторексии:
- Патологическая страсть к здоровому питанию
- Эмоциональные проблемы (дискомфорт, беспокойство) в случае несоблюдения самостоятельно установленных правил питания
- Психосоциальные расстройства, недоедание и потеря веса
- Социальная изоляция из-за страха критики со стороны окружающих
- Чувства вины/самобичевания при невозможности соблюдать «чистую» диету
Практические рекомендации
Если вы хотите применить принципы чистого питания без крайностей:
- Придерживайтесь правила 80/20: 80% времени питайтесь чисто, 20% позволяйте себе отступления.
- Не исключайте целые группы продуктов без медицинских показаний.
- Фокусируйтесь на добавлении полезного, а не на запретах: больше овощей, фруктов, цельнозерновых, качественного белка.
- Готовьте сами, когда это возможно, но не превращайте это в обязанность.
- Слушайте своё тело и обращайтесь к специалистам при необходимости.
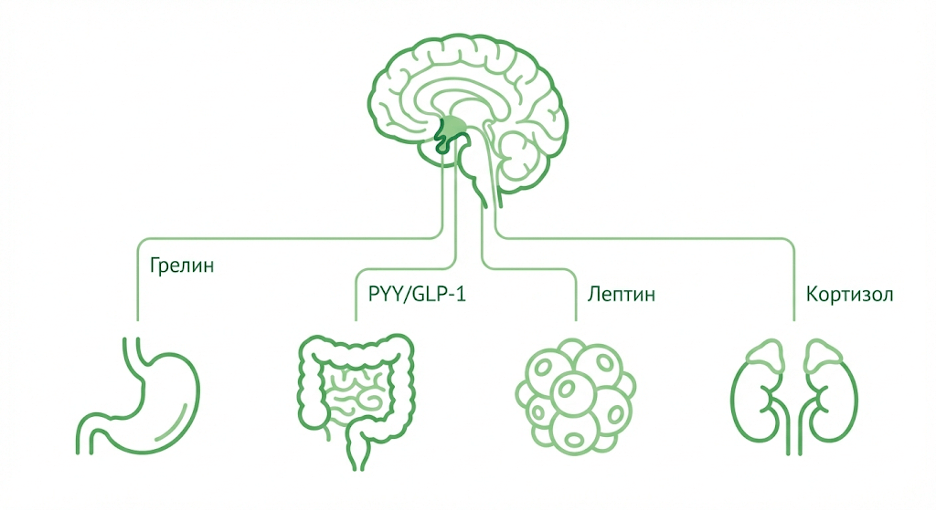
Как работает система аппетита: от кишечника и жировой ткани к мозгу
Система аппетита работает как сеть: ЖКТ и жировая ткань отправляют сигналы, а мозг сравнивает их с потребностями и контекстом. Поэтому один и тот же рацион при разном сне и стрессе может «ощущаться» совершенно по‑разному.
Роль «химических мессенджеров»
Главные «сообщения» такие: грелин усиливает аппетит, лептин сообщает о запасах энергии, PYY/GLP‑1/CCK помогают насыщению, инсулинотражает поступление энергии, кортизол усиливает пищевую мотивацию при стрессе, мелатонин связан с циркадными ритмами.
Ось «желудок/кишечник — гипоталамус»
Сигналы идут через кровь и по нервным путям к гипоталамусу, где есть две «противоборствующие команды»: NPY/AgRP усиливают приём пищи, а POMC/CART снижают. Лептин ингибирует NPY/AgRP и активирует POMC, а грелин делает наоборот.
Механизм работы:
NPY/AgRP-нейроны (орексигенные): высвобождают нейропептид Y, агути-родственный пептид и γ-аминомасляную кислоту. NPY прямо стимулирует пищевое поведение, AgRP блокирует рецепторы меланокортинов, антагонизируя сигналы сытости.
POMC/CART-нейроны (анорексигенные): синтезируют α-меланоцит-стимулирующий гормон, который активирует симпатические центры и повышает расход энергии.
Факторы переключения активности:
Лептин (сигнал сытости): стимулирует POMC/CART-нейроны и ингибирует NPY/AgRP-нейроны, повышая расход энергии.
Грелин (сигнал голода): активирует NPY/AgRP-нейроны и ингибирует POMC/CART-нейроны; повышает уровень AMPK в NPY/AgRP-нейронах, переключая метаболизм на генерацию АТФ.
Почему «сила воли» часто проигрывает биохимии
Если хронически смещены сон, стресс и рацион, сигналы голода становятся сильнее когнитивного контроля. Поэтому устойчивее работает не запрет, а среда: регулярные приёмы пищи, нормальный сон и меньше триггерной еды в доступе.
«Воля» важна, но она быстрее заканчивается в дни, когда мало сна и много задач. В таких условиях логичнее упрощать питание и снижать количество решений, а не требовать от себя идеального контроля.

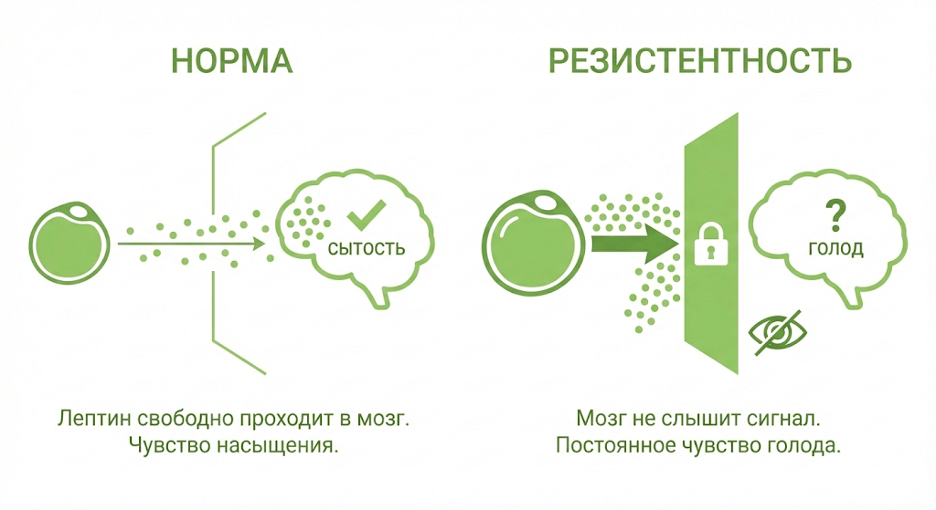
Гормон насыщения лептин: функции и почему возникает лептинорезистентность у полных
Лептин — гормон насыщения, который вырабатывается жировой тканью и отражает размер энергетических запасов. Его ключевая задача — помочь мозгу снизить аппетит, когда запасов достаточно.
Гормон насыщения лептин и его функции в практическом смысле такие:
- тормозит пищевое поведение,
- участвует в энергетическом балансе,
- влияет на жировой обмен через центральные механизмы.
Проблема в том, что при ожирении нередко появляется лептинорезистентность: лептина в крови много, а мозг «не слышит» сигнал. Это и отвечает на вопрос, почему возникает лептинорезистентность у полных: сбой происходит на этапе транспорта и/или передачи сигнала.
Поддержанные источниками механизмы:
- Снижение транспорта лептина через гематоэнцефалический барьер — лептин отделяется от рецептора LEPRb ГЭБ.
- Дефекты передачи сигналов от рецептора OB-Rb в гипоталамусе.
- Снижение чувствительности рецепторов к лептину, приводящее к гиперлептинемии и ожирению.
Как восстановить чувствительность к лептину и вернуть контроль над весом
Восстановление чувствительности к лептину — это не «поднять лептин добавками», а наладить базовые вещи, которые улучшают сигналинг и поведение. Главная цель — сделать так, чтобы сытость снова появлялась вовремя, а аппетит перестал быть постоянным.
Ниже — практичные шаги, которые обычно дают эффект без перегруза:
Стабилизировать сон 7–9 часов. Это один из самых «дешёвых» рычагов для гормонального фона и аппетита.
Сделать каждый приём пищи предсказуемым по составу: белок + клетчатка + нормальные жиры. Это не про жёсткие расчёты, а про конструкцию тарелки.
Сократить ультраобработанные продукты и “сладкие перекусы”. Это снижает вероятность повторного голода через 1–2 часа.
Физическая активность как поддержка метаболизма. Движение помогает снижать инсулинорезистентность, а это косвенно облегчает регуляцию аппетита. Диета и физическая нагрузка оптимизируют нарушения лептина.
Интервальное голодание — только если хорошо переносится. Без героизма и без «терпеть любой ценой».
Стресс‑менеджмент. При хроническом стрессе кортизол может усиливать тягу к калорийной пище (см. раздел про кортизол).
Когнитивно-поведенческая терапия (КПТ) может повышать лептин и восстанавливать гормональный баланс.
Совет эксперта: если нет времени готовить и нет ресурса «всё считать», лучше выбрать систему, где питание уже собрано по КБЖУ и регулярности. Это снижает число решений и помогает не доходить до состояния «съел бы всё».
В Grow Food рацион можно подобрать под цель и график так, чтобы не жить с калькулятором. Для офисного дня это часто ключевое: еда уже приготовлена, остаётся разогреть — и не “доедать” хаотично вечером.
Грелин — гормон голода: как усмирить и обуздать аппетит
Усмирить грелин полностью нельзя, и это не нужно: он выполняет нормальную функцию голода. Но можно снизить пики и «обуздывать» чувство голода за счёт режима, состава еды и сна.
Почему пустой желудок = пик грелина
Грелин вырабатывается в ЖКТ и растёт перед приёмом пищи, а после еды падает. Уровни плазменного грелина повышаются вдвое за час до еды и падают до минимума через 1 ч после. Также есть данные о более высоких уровнях ацилированного грелина в «биологическом вечере» по сравнению с утром: натощак +15,1%, постпрандиально +10,4%.
Практические методы: как усмирить грелин и укрощать аппетит
Начинать еду с белка и овощей. Это помогает быстрее включить насыщение и не разгонять аппетит дальше.
Добавлять объём за счёт низкокалорийной пищи (овощи, супы).
Если голод «накрывает» регулярно, лучше иметь 3 основных приёма пищи + 1–2 продуманных перекуса, чем жить на случайных печеньях.
Вода и несладкий чай перед едой могут снижать остроту голода, но не заменяют еду.
Регулярность по времени помогает мозгу не держать «режим тревоги» по еде.

Другие гормоны и сигналы, влияющие на аппетит
На аппетит влияют не только leptin и грелин, поэтому «чинить» стоит всю систему. Ниже — кратко по ключевым игрокам и что можно делать в быту.
Инсулин
Инсулин сигнализирует о поступлении энергии и связан с аппетитом через центральные механизмы. При инсулинорезистентности могут быть более выраженные колебания сахара и реактивный голод.
Пептид YY (PYY), GLP‑1, CCK
Это кишечные гормоны, которые усиливают сытость и помогают остановиться.
Что стимулирует их выработку:
CCK секретируется I-клетками двенадцатиперстной кишки в ответ на жиры и белки в течение 15 мин после еды.
PYY секретируется L-клетками в ответ на высокожировую пищу, усиливая сытость.
Высокобелковая еда повышает концентрацию PYY и CCK постпрандиально.
Сывороточные белки стимулируют высвобождение CCK через аминокислоты.
Кортизол
Хронически высокий кортизол может усиливать тягу к сладкому/жирному и поддерживать висцеральное ожирение через метаболические механизмы.
Механизм влияния на пищевое поведение:
Кортизол повышает глюкозу в крови, вызывает скачки инсулина, снижает чувствительность к нему и усиливает тягу к углеводам/жирам.
Хронический кортизол накапливает жир в области живота (висцеральное ожирение), стимулирует аппетит к калорийной пище и развивает инсулинорезистентность.
Мелатонин и циркадные ритмы
Сон связан с регуляцией аппетита и «ночным голодом». Практический вывод простой: поздние засыпания и короткий сон повышают шанс переедания.
Таблица:
| Сигнал | Откуда | Что делает с аппетитом | Что помогает в реальной жизни |
|---|---|---|---|
| Инсулин | Поджелудочная | отражает поступление энергии; при ИР может усиливать «качели» | полноценные приёмы пищи без сладких перекусов |
| GLP‑1 | Кишечник | усиливает сытость, снижает аппетит | белок + нормальная порция, без “перекусов-замен” еды |
| PYY | Кишечник | продлевает сытость | белок и жиры в разумной доле, меньше ультраобработанного |
| CCK | Кишечник | сигнал «стоп» после еды | не бояться нормальных жиров, добавлять белок |
| Кортизол | Надпочечники | при стрессе может усиливать тягу к калорийной пище | сон, паузы, прогулки, план еды на день |
Инсулиновый индекс продуктов: таблица и влияние дробного питания на уровень инсулина
Инсулиновый индекс (ИИ) показывает, насколько продукт повышает инсулин в крови, а гликемический индекс (ГИ) — насколько быстро растёт глюкоза. Поэтому продукт с низким ГИ может давать заметный инсулиновый отклик.
Практический смысл для занятых людей: не нужно жить таблицами, но полезно знать два факта.
- Молочные продукты могут иметь сравнительно высокий ИИ при невысоком ГИ.
- Дробное питание и уровень инсулина — не всегда история про «лучше». Если перекусы в основном углеводные, инсулин может оставаться повышенным чаще.
Рациональнее для большинства офисных сценариев: 3 сбалансированных приёма пищи + при необходимости 1 протеиновый перекус. Это проще соблюдать, чем «есть дробно каждые 2 часа», и часто лучше для контроля аппетита.
Таблица: инсулиновый индекс популярных продуктов
| Продукт | ГИ | ИИ | Комментарий |
|---|---|---|---|
| Белый хлеб | 75 | 100 | высокий инсулиновый отклик |
| Овсянка (цельная) | 55 | 40 | умеренный ИИ, больше клетчатки |
| Яблоко | 38 | 30 | низкий ИИ |
| Банан спелый | 60 | 60 | средний ИИ |
| Картофель печёный | 85 | 121 | очень высокий ИИ |
| Рис белый | 72 | 79 | высокий ИИ |
| Молоко 2,5% | 30 | 90 | низкий ГИ, высокий ИИ (молочные) |
| Йогурт натуральный | 35 | 84 | молочные повышают инсулин |
| Куриная грудка | 0 | 20 | белок, низкий ИИ |
| Яйца | 42 | 31 | по Holt et al., 1997 |
| Фасоль | 35 | 40 | клетчатка, умеренный ИИ |
| Авокадо | 10 | 10 | очень низкий ИИ |
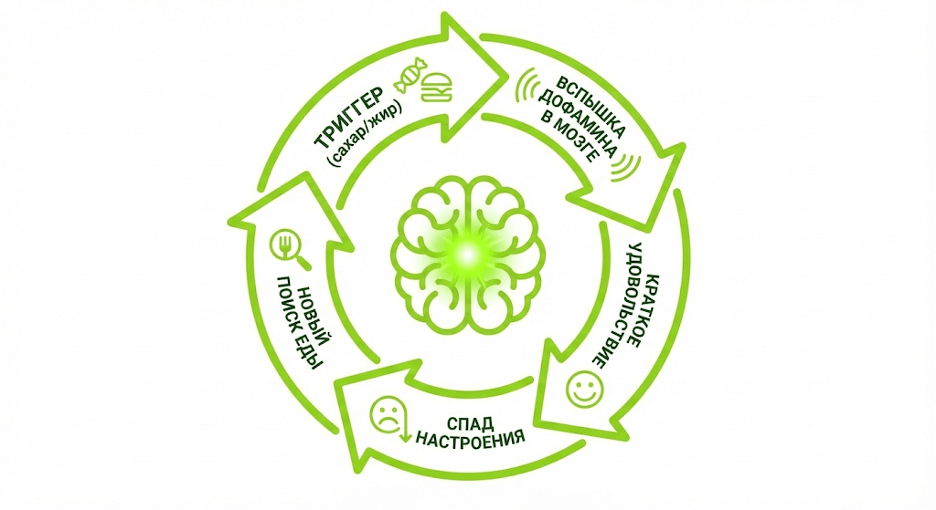
Дофаминовая зависимость от еды: когда мозг требует удовольствия, а не калорий
Дофаминовая зависимость от еды — это ситуация, когда тяга запускается системой вознаграждения мозга, а не физиологической потребностью. Тогда человек может быть энергетически сыт, но всё равно хотеть сладкое/жирное «для настроения».
Механизм воздействия на систему вознаграждения:
Дофаминовые нейроны вентральной области покрышки (VTA) активируются только при потреблении вкусной пищи независимо от энергетических потребностей организма, формируя гедонистический аппетит, отличный от гомеостатического голода, регулируемого лептином и грелином.
Дофаминовые нейроны VTA («центр удовольствия») активируются исключительно во время еды и изменяют активность в зависимости от вкуса пищи, а не от дефицита энергии.
Миндалевидное тело мозга содержит специфические нейроны, активность которых заставляет есть жирную и сладкую пищу ради удовольствия при отсутствии дефицита энергии.
Серотонин модулирует пищевое поведение: увеличение нейротрансмиссии серотонина снижает влечение к пище, тогда как снижение активности серотонина повышает потребление пищи.
Что делать без крайностей:
- уменьшать триггеры (еда «на виду», бесконечные снеки на столе);
- планировать «легальную награду» без еды (прогулка, душ, короткий отдых);
- возвращать структуру питания, чтобы не приходить к вечеру голодными.
«Если вы едите, чтобы почувствовать себя лучше, а не чтобы перестать быть голодными — это не желудок, это дофамин.»
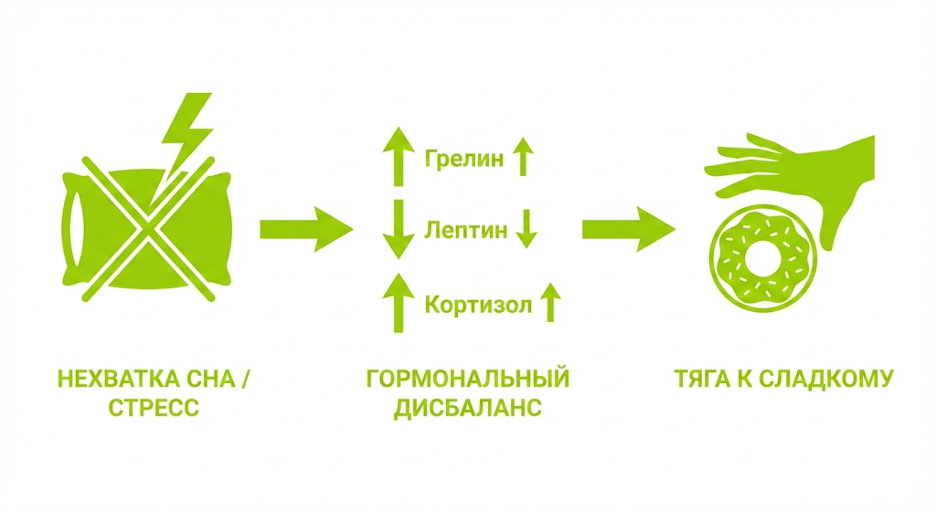
Влияние недосыпа на гормональный фон: связь сна и лишнего веса
Недосып сдвигает гормональный фон в сторону более сильного аппетита и тяги к калорийной пище. Это один из самых частых ответов на вопрос «почему я ем больше в стрессовые недели».
Цифры из исследований:
Сокращение сна с 8 до 5 ч связано с ростом грелина на 14.9% и падением лептина на 15.5% у взрослых (PLOS Medicine, 2004).
У мужчин 20–25 лет после 2 ночей по 4 ч сна лептин снизился на 18%, грелин вырос на 28% vs 10 ч сна (J Clin Sleep Med, 2010).
Полное лишение сна одной ночи у 44 взрослых снизило лептин на 7%, грелин вырос на 13% (PubMed 36404495, 2022).
После 2 ночей по 4 ч сна соотношение грелин/лептин выросло на 71% vs 10 ч (UChicago Medicine, 2004).
Практический вывод для офисного графика: «дожать день» ценой сна часто заканчивается тем, что вечером появляется постоянный аппетит и сложнее контролировать порции.

Диагностика и симптомы нарушений аппетита
Самодиагностика не заменяет врача, но помогает понять, куда смотреть. Если голод кажется постоянным, важнее отличить сценарии и собрать факты: сон, режим, состав еды, стресс.
Физиологический vs эмоциональный голод: физиологический голод обычно нарастает постепенно и «согласен» на обычную еду, а эмоциональный часто возникает внезапно и тянет на «конкретное», после чего удовлетворения мало.
Признаки лептинорезистентности: устойчивый голод на фоне избыточного веса, тяга к ультраобработанному, слабое чувство насыщения. Лабораторно возможна гиперлептинемия при отсутствии сытости.
Признаки “грелин‑dominant” сценария: сильный голод при пропуске еды и заметное облегчение после нормального приёма пищи с белком и объёмом.
Компульсивное переедание: приступы голода регулярны, без контроля, с быстрым потреблением пищи до тяжести независимо от физиологического голода.
Пример из практики: при жалобе «после обеда всё равно хочу кушать» чаще всего обнаруживались два фактора: обед был углеводным и коротким по объёму, а сон — 5–6 часов. Действие: добавляли к обеду белковую часть и овощи, а также закрепляли ужин раньше. Результат — сытость становилась стабильнее, а перекусы «каждый час» сокращались.
Какие анализы на гормоны сдать при лишнем весе: список для проверки
Если лишний вес сопровождается симптомами (резкая прибавка, слабость, нарушения цикла, выраженная сонливость, устойчиво высокий аппетит), анализы могут помочь исключить эндокринные причины. Список ниже — ориентир для обсуждения с эндокринологом.
ТТГ, Т4 свободный (± Т3 свободный) — оценка функции щитовидной железы.
Глюкоза натощак, HbA1c, инсулин натощак — базовая оценка углеводного обмена. Индексы инсулинорезистентности (например, HOMA‑IR) рассчитываются врачом.
Лептин — как дополнительный маркер, интерпретируется только вместе с клиникой.
Кортизол (утренний; расширенные тесты — по показаниям) — при подозрении на гиперкортицизм.
Пролактин — при симптомах, влияющих на вес и самочувствие.
Половые гормоны (по показаниям: тестостерон/эстрадиол/ЛГ/ФСГ/SHBG; у женщин — оценка СПКЯ).
Липидный профиль — оценка метаболических рисков.
Витамин D — дефицит часто встречается, но корректировать дозы следует с врачом.
По показаниям: печёночные пробы, УЗИ печени (стеатоз), С‑реактивный белок.
Примечание: анализы доступны в большинстве лабораторий, включая Москва и крупные города. Интерпретация — у врача.
Красные флаги (когда к врачу срочно):
- Резкая прибавка веса
- Ночная жажда/частое мочеиспускание
- Гипогликемические симптомы
- Выраженная слабость
- Нарушения цикла
- Апноэ
- Признаки депрессии/РПП
Как взять гормоны под контроль: научно доказанные методы
Гормоны легче «держатся в норме», когда питание и режим предсказуемы. Самый реалистичный путь — не усложнять, а собрать минимальную систему питания, которую можно повторять неделями.
Питание
База, которая чаще всего улучшает сытость:
в каждом приёме пищи есть источник белка и овощи/клетчатка;
сладкое и ультраобработанное — не «запрещено навсегда», но стоит уменьшать частоту, если есть тяга и постоянный аппетит;
не делать большой разрыв между приёмами пищи, если на этом фоне «срывает».
Образ жизни
сон 7–9 часов (см. раздел про влияние недосыпа на гормональный фон с исследованиями);
дневная активность (ходьба) и силовые тренировки 2–4 раза в неделю — как поддержка метаболизма;
простые способы снижать стресс.
Медицинский подход
Если есть ожирение и осложнения, врач может предложить лечение, включая фармакотерапию. Самостоятельно назначать препараты нельзя.
Медицинский подход: лекарства и хирургия
Медицинские методы применяются по показаниям и под наблюдением врача, когда базовых изменений недостаточно или есть осложнения. Задача лечения — не «выключить голод навсегда», а безопасно снизить аппетит и улучшить контроль веса.
Фармакотерапия
Агонисты GLP-1 и dual GLP-1/GIP:
Семаглутид (Wegovy): агонист GLP-1, замедляет опорожнение желудка, снижает аппетит. Средняя потеря веса 15% за 68 недель (FDA 2021, NIDDK 2024).
Тирзепатид (Zepbound): dual агонист GLP-1/GIP, усиливает инсулин, подавляет аппетит. Средняя потеря веса 21% за 72 недели, 57% пациентов достигли ≥20% снижения веса (FDA 2023, GoodRx 2024).
Лираглутид (Saxenda): агонист GLP-1, ежедневно, снижает аппетит. Потеря веса 5-10% за 56 недель (FDA, GoodRx 2024).
Другие препараты:
Qsymia (фентермин/топирамат): подавляет аппетит через ЦНС. Потеря веса 8-10% за 56 недель (FDA, AACE).
Contrave (налтрексон/бупропион): модулирует ЦНС, снижает аппетит. Потеря веса 5-8% за 56 недель (FDA, MACIPA 2023).
Побочные эффекты: ЖКТ-симптомы (тошнота, диарея) у агонистов GLP-1, управляемы титрацией дозы.
Бариатрическая хирургия
Может менять гормональные сигналы ЖКТ и аппетит; показания и выбор метода определяет хирургическая команда.
FAQ
Можно ли «обмануть» гормоны голода водой?
Вода может уменьшить остроту голода перед едой, но не заменяет сбалансированный приём пищи. Если причина аппетита — недосып, стресс или дофаминовые триггеры, вода не решит проблему.
Существует ли вакцина от ожирения?
Нет клинических исследований или заявлений медицинских организаций (WHO, FDA, EMA) за 2023–2026 гг., подтверждающих эффективность вакцины от ожирения у людей. Все данные — доклинические тесты на мышах без человеческого применения. Исследования вакцин против ожирения (соматостатин, антигреллин) проведены только на мышах с потерей 10% веса через 4 дня, без клинических испытаний на людях.
Почему после похудения вес часто возвращается?
После снижения веса аппетит может усиливаться: грелин повышается, а лептин снижается — это повышает риск возврата. Грелин может сохраняться повышенным после диеты и поддерживать рецидив веса. Препараты GLP-1 (Ozempic) и ARD-201 требуют продолжения приёма; набор веса после отмены — 80–100%.
Помогает ли чёрный кофе?
У некоторых людей умеренный кофе снижает аппетит, но у чувствительных может усиливать тревожность и мешать сну. Если кофе ухудшает сон, итоговый эффект на аппетит может быть отрицательным.
Дробное питание или интервальное голодание?
Зависит от контекста. При склонности к «углеводным перекусам» дробное питание может поддерживать высокий уровень инсулина чаще. Для многих работает схема 3 приёма пищи + продуманный перекус, а интервальное голодание — опция по переносимости.
Автор: Дмитрий Лазарев — спортивный диетолог senior‑уровня (снижение веса и композиция тела), консультант по питанию. Подход: доказательные принципы без крайностей, фокус на устойчивых привычках и реальной жизни.
Источники:
- PLOS Medicine (2004): влияние ограничения сна на лептин/грелин – https://journals.plos.org/plosmedicine/article?id=10.1371/journal.pmed.0010062
- PubMed 36404495 (2022): изменения лептина/грелина после лишения сна – https://pubmed.ncbi.nlm.nih.gov/36404495/
- Susanne H. A. Holt et al., Am J Clin Nutr (1997): Insulin Index – https://researchers.mq.edu.au/en/publications/an-insulin-index-of-foods-the-insulin-demand-generated-by-1000-kj
- Бородкина Д.А., «Проблемы эндокринологии» (2018): лептинорезистентность, транспорт/сигналинг – https://www.probl-endojournals.ru/jour/article/view/8740
- Чумакова Г.А. (2015), CyberLeninka: механизмы лептинорезистентности – https://cyberleninka.ru/article/n/leptinorezistentnost-kak-znachimyy-prediktor-metabolicheski-tuchnogo-fenotipa-ozhireniya
- Obesity (2014): высокобелковая еда и PYY/CCK – https://pubmed.ncbi.nlm.nih.gov/23666746/
- AACE (2025): алгоритм оценки ожирения – https://pubmed.ncbi.nlm.nih.gov/40956256/
- FDA (2021-2023): одобрение препаратов для снижения веса – https://www.fda.gov/drugs/novel-drug-approvals-fda/new-drug-therapy-approvals-2022
- GoodRx (2024): данные по эффективности препаратов – https://www.goodrx.com/conditions/weight-loss/new-weight-loss-drugs
Если нужен самый практичный итог для офиса: стабильный сон и предсказуемая еда решают больше, чем попытки «победить гормоны» силой воли. Когда времени на готовку нет, удобнее опираться на систему питания, где регулярность и баланс уже продуманы — без ощущения, что «надо считать» каждый грамм.