Холестерин — разница, нормы, лечение
Пройдите тест за 1 минуту и получите персональный рацион для идеального веса!
Что такое холестерин и какова его роль
Информация в статье не заменяет консультацию врача: при высоком риске или уже диагностированных сердечно-сосудистых заболеваниях тактика всегда индивидуальная.
«Питание — это не “диета на неделю”, а система, которая снижает риски долгосрочно. Когда рацион регулярный и понятный, управлять липидами проще даже при офисном графике». — Дмитрий Лазарев, спортивный диетолог
Короткий ответ: холестерин — необходимый организму липид, а риск для сердца и сосудов связан не с «холестерином вообще», а с дисбалансом: высокий уровень «плохого» ЛПНП и низкий «хорошего» ЛПВП повышают атеросклероз и риск инфаркта/инсульта. Управление включает питание, образ жизни и, при показаниях, лекарства.
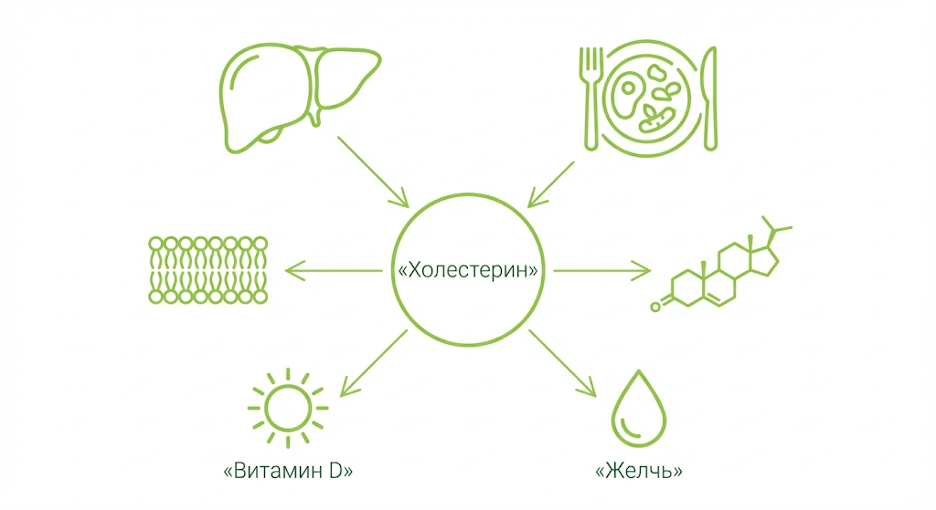
Холестерин вреден не сам по себе: это базовый строительный материал, который организму нужен каждый день. Проблемой становится дисбаланс фракций и их избыток в крови, повышающий риск для сосудов.
Функции холестерина:
- Структурный компонент клеточных мембран
- Предшественник стероидных гормонов (кортизол, тестостерон, эстрогены)
- Основа для синтеза витамина D
- Компонент желчных кислот, необходимых для переваривания жиров
Источники холестерина:
- Эндогенный (около 80%): синтезируется в печени
- Экзогенный (около 20%): поступает с пищей (мясо, яйца, молочные продукты)
Организм регулирует синтез холестерина: когда его поступает больше с пищей, печень производит меньше. Однако качество рациона имеет значение — избыток насыщенных жиров и трансжиров нарушает этот баланс.
Чем отличается «плохой» (ЛПНП) и «хороший» (ЛПВП) холестерин: разбор понятий
ЛПНП и ЛПВП отличаются не «хорошестью» самого холестерина, а тем, как липиды транспортируются в крови и что происходит со стенкой сосуда при избытке определённых частиц. Если коротко: высокий «плохой» ЛПНП связан с ростом бляшек, а «хороший» ЛПВП связан с обратным транспортом холестерина.
ЛПНП (липопротеины низкой плотности)
ЛПНП переносят холестерин от печени к тканям. При избытке ЛПНП частицы легче задерживаются в стенке сосуда и вовлекаются в воспалительный процесс — это и связывают с атеросклерозом.
Механизм проникновения ЛПНП в сосудистую стенку: ЛПНП связываются с рецепторами на мембране эндотелиальных клеток, клатрин стабилизирует ямки, везикула с ЛПНП отделяется в цитоплазму, сливается с эндосомами при снижении pH. Эндотелиальные клетки захватывают свободные жирные кислоты из гидролиза липопротеинов через транслоказу FAT/CD36 для транспорта в периваскулярные клетки.
ЛПВП (липопротеины высокой плотности)
ЛПВП участвуют в обратном транспорте: «забирают» избытки холестерина из тканей и стенок сосудов и возвращают в печень для утилизации.
Механизм обратного транспорта: α-ЛПВП проходят через эндотелий трансцитозом, образуя пре-β-ЛПВП в интерстиции для обратного транспорта холестерина в лимфу.
Почему это важно для практики: рабочая цель — привести липидный профиль к безопасному балансу: снизить ЛПНП, не просадить ЛПВП, контролировать триглицериды.
Ситуация: у клиентов с офисным графиком часто «провисает» регулярность — завтрак пропускается, вечером добирается жирной и сладкой едой.
Действие: выстраивается режим с предсказуемыми приёмами пищи и понятными порциями.
Результат: человеку легче удерживать план питания, а качество жиров и клетчатки в рационе стабилизируется, что обычно поддерживает улучшение показателей в липидограмме (персональные результаты зависят от исходного риска и терапии врача).
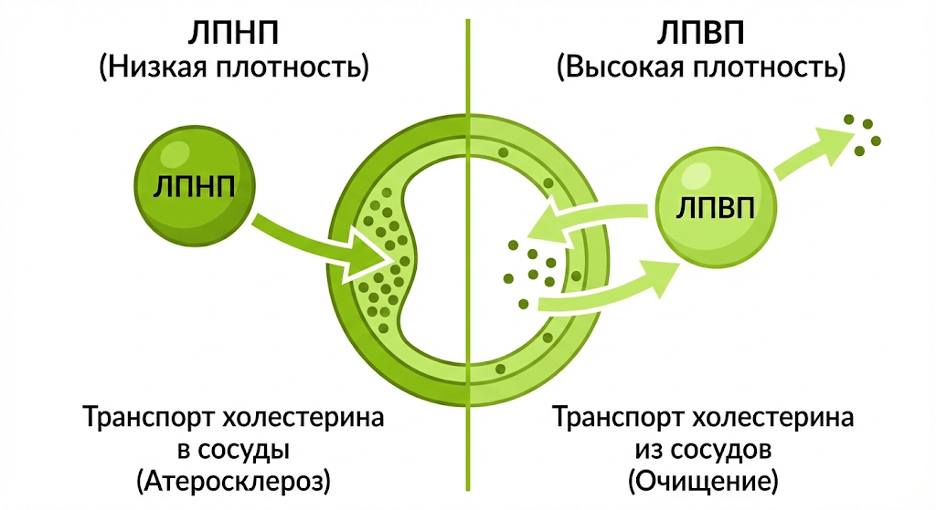
Таблица норм уровня холестерина в крови у женщин и мужчин по возрасту
Нормы в бланке анализов показывают референсы, но для профилактики важнее целевые уровни ЛПНП по суммарному риску, а не только «вписался ли общий холестерин в диапазон». Для персональной цели стоит обсудить результат с врачом, особенно если есть гипертония, диабет, курение или семейная история.
«Целевые уровни ЛПНП по сердечно-сосудистому риску: низкий риск — ЛПНП <3,0 ммоль/л; умеренный — <2,6 ммоль/л; высокий — <1,8 ммоль/л и снижение ≥50%; очень высокий — <1,4 ммоль/л и снижение ≥50%». — «Лечащий врач», 2024.
| Возраст | Пол | Общий холестерин (референс) | Плохой (ЛПНП): целевой уровень | Хороший (ЛПВП): целевой уровень |
|---|---|---|---|---|
| 20–29 | Женщины | 3.16–5.59 | < 3.0 (при высоком риске < 1.8–2.6) | > 1.2 |
| 20–29 | Мужчины | 3.20–5.63 | < 3.0 (при высоком риске < 1.8–2.6) | > 1.0 |
| 30–39 | Женщины | 3.37–6.27 | < 3.0 (высокий риск < 1.8–2.6) | > 1.2 |
| 30–39 | Мужчины | 3.44–6.31 | < 3.0 (высокий риск < 1.8–2.6) | > 1.0 |
| 40–49 | Женщины | 3.57–6.87 | < 3.0 (высокий риск < 1.8–2.6) | > 1.2 |
| 40–49 | Мужчины | 3.78–6.99 | < 3.0 (высокий риск < 1.8–2.6) | > 1.0 |
| 50–59 | Женщины | 4.09–7.38 | < 3.0 (высокий риск < 1.4–1.8) | > 1.2 |
| 50–59 | Мужчины | 4.09–7.15 | < 3.0 (высокий риск < 1.4–1.8) | > 1.0 |
| 60–69 | Женщины | 4.45–7.77 | < 3.0 (высокий риск < 1.4–1.8) | > 1.2 |
| 60–69 | Мужчины | 4.12–7.15 | < 3.0 (высокий риск < 1.4–1.8) | > 1.0 |
Медицинская сноска: ориентируйтесь на целевые ЛПНП/ЛПВП по суммарному риску; «референсные» интервалы общего холестерина зависят от лаборатории.
Источники клинических целей: ESC/EAS Guidelines 2019; ESC/EAS Focused Update 2025; «Лечащий врач», 2024.
Влияние трансжиров и жирной еды на сосуды: как образуются холестериновые бляшки
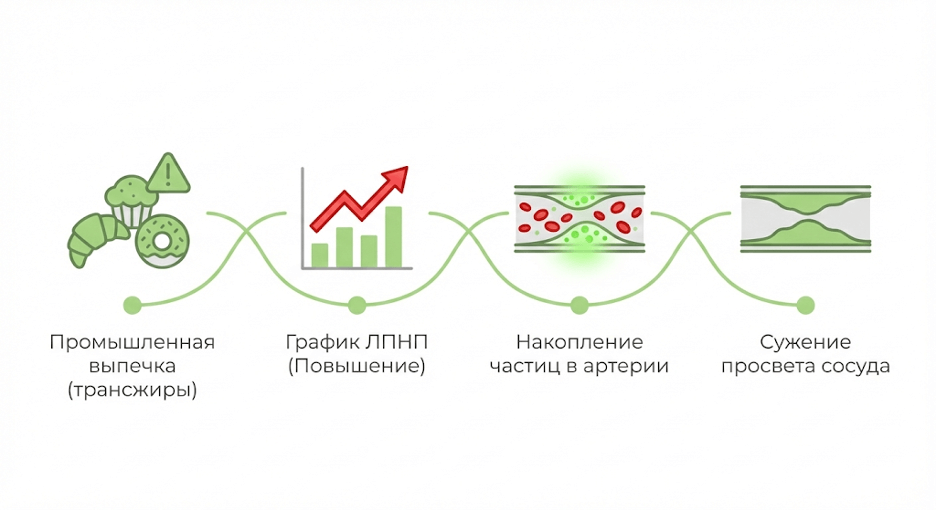
Трансжиры и избыток «не тех» жиров в рационе повышают атерогенный профиль: ЛПНП растёт, ЛПВП снижается, а воспаление в стенке сосудов усиливается, что ускоряет образование бляшек. Важна не «жирная еда» как класс, а именно структура жиров: трансжиры и часть насыщенных жиров — неблагоприятный фактор, а ненасыщенные жирные кислоты (включая омега-3) чаще работают в плюс для сердца.
Пошагово: процесс атеросклероза
- Повышение ЛПНП в крови: трансжиры повышают ХС-ЛПНП в плазме, способствуя проникновению ЛПНП в субэндотелий.
- Повреждение эндотелия: гипертония, токсины, курение, воспаление повреждают внутреннюю выстилку артерий, позволяя ЛПНП проникать в сосудистую стенку.
- Окисление ЛПНП: в стенке артерии ЛПНП окисляются, становясь токсичными для клеток.
- Миграция макрофагов: моноциты мигрируют в субэндотелий, дифференцируются в макрофаги, фагоцитируют окисленные ЛПНП через Scavenger-рецепторы, образуя пенистые клетки.
- Формирование бляшки: пенистые клетки накапливают липиды, формируя жировую полоску, затем фиброзную бляшку с коллагеном.
- Разрыв бляшки и тромбоз: разрыв бляшки высвобождает содержимое, активируя тромбоциты/фибрин, вызывая окклюзию сосуда — это опасно инфарктом или инсультом.
Бытовой вывод: если в офисном графике питание часто превращается в «кофе и печенье днём, плотный ужин вечером», то риск перебора трансжиров и насыщенных жиров растёт автоматически: они часто прячутся в промышленной выпечке, фастфуде, полуфабрикатах и в перегретых маслах.
Совет эксперта: когда цель — здоровье сердца, первым делом имеет смысл убирать источники трансжиров, а не спорить о «страшных» продуктах по одному. Это даёт понятный эффект без ощущения запретов.
Коэффициент атерогенности: почему важен баланс
Коэффициент атерогенности полезен, потому что показывает соотношение «плохих» и «хороших» фракций, а не только общий уровень. Он особенно информативен при пограничных результатах, когда общий холестерин может выглядеть «не так плохо», а баланс уже смещён.
Формула: (Общий холестерин − ЛПВП) / ЛПВП
Интерпретация:
- < 3 — низкий риск
- 3–4 — умеренный риск
- > 4 — высокий риск атеросклероза
Данные по формуле и интерпретации диапазонов совпадают с практикой лабораторной диагностики (Helix, Labquest, Gemotest, 2023–2025).
Как нормализовать баланс: питание, образ жизни, лекарства
Нормализовать липидный профиль помогает комплексный подход: питание как основа + движение и сон как поддержка + лекарства по показаниям, если риск высокий.
Топ продуктов, снижающих холестерин в крови: овсянка, рыбий жир и другие
Продукты, снижающие холестерин в крови — это в первую очередь те, которые улучшают качество жиров и дают достаточно клетчатки. Важнее регулярность и контекст рациона, чем «один суперфуд».
Овсянка: бета-глюкан против холестерина. Бета-глюкан (растворимые волокна) связывает желчные кислоты и снижает всасывание холестерина.
Жирная рыба и рыбий жир. Омега-3 жирные кислоты поддерживают здоровье сердца и могут улучшать часть показателей липидограммы (особенно триглицериды). Омега-3 (ЭПК и ДГК) снижают триглицериды на 30–40% при дозе 3–4 г/сут; в российском исследовании 60 спортсменов (310 мг ЭПК + 205 мг ДГК ежедневно, 3 месяца): снижение триглицеридов на 13,3%, ЛПНП на 17,2%, повышение ЛПВП на 22,4%.
Орехи (миндаль, грецкие). Источник ненасыщенных жирных кислот и клетчатки. Небольшая порция вместо печенья или чипсов.
Бобовые (чечевица, нут, фасоль). Дают растительный белок и волокна, помогают держать насыщение и не «срываться» на жирную еду вечером.
Растительные масла (оливковое, рапсовое). Логика простая: чаще работает замена ими части животных жиров и продуктов с трансжирами.
Семена льна/чиа. Ещё один способ увеличить долю клетчатки и полезных жирных кислот без усложнения готовки.

Примерное меню диеты при повышенном холестерине на один день
Диета при повышенном холестерине строит меню вокруг двух вещей: клетчатка + качество жиров, а не вокруг голода и жёстких запретов.
Завтрак: овсяная каша на воде с ягодами и молотыми семенами льна; чай.
Перекус: яблоко и горсть миндаля.
Обед: салат из нута, томатов и зелени с оливковым маслом; суп-пюре из овощей; ломтик цельнозернового хлеба.
Перекус: натуральный йогурт или кефир 1–2,5% и ломтики огурца.
Ужин: запечённый лосось или скумбрия, киноа/гречка, брокколи на пару.
Перед сном (по желанию): травяной чай.
Статины или диета: что выбрать для здоровья сердца?
Выбор «статины или диета» чаще звучит как «или-или», но в медицине это обычно «и-и»: питание и образ жизни — база для всех, а статины добавляются по показаниям и уровню риска. Решение принимает врач.
| Подход | Плюсы (эффективность) | Минусы/риски | Кому подходит |
|---|---|---|---|
| Статины (лекарства) | Снижение ЛПНП на 30–60%+, доказанное снижение инфаркта/инсульта | Побочные эффекты (редко: миалгии, повышение печёночных ферментов); требуются анализы | Высокий/очень высокий риск, ССЗ, сахарный диабет, когда диеты недостаточно |
| Диета и образ жизни | Улучшение липидов, веса, давления, гликемии; нет лекарственных рисков | Требует дисциплины; эффект на ЛПНП обычно 5–15% | Всем без исключения; основа терапии, в т.ч. вместе с лекарствами |
Резюме: изменение образа жизни — база для всех. Статины назначает врач при недостаточности диеты, наличии ССЗ/высокого риска или семейной гиперхолестеринемии. Оптимален комбинированный подход.
Источники данных: розувастатин 40 мг — снижение ЛПНП на 50–60% (ASCOT, RMJ 2023); симвастатин 40 мг — снижение общей смертности на 20%, сердечно-сосудистой на 30% за 5 лет (4S, HPS); вегетарианская диета — снижение ЛПНП на 10%, общего холестерина на 7% за 5 лет (проф. Рут Фрикке-Шмидт, DoctorPiter 2024).
Ситуация: человек получает пограничный анализ и пытается «перетерпеть» пару недель на жёстких ограничениях.
Действие: вместо крайностей вводится устойчивый режим питания и замена источников трансжиров на более предсказуемые блюда.
Результат: план соблюдается дольше, а дальше врач оценивает динамику липидограммы и решает, достаточно ли образа жизни или пора подключать лекарства.
Другие медикаменты и когда они нужны
Другие препараты применяются, когда цели по ЛПНП/триглицеридам не достигаются или риск очень высокий, и это всегда зона решения врача.
- Эзетимиб: ингибирует всасывание холестерина в кишечнике через NPC1L1-транспортер, снижает ЛПНП на 15–20% в монотерапии, показан как добавка к статинам при первичной гиперхолестеринемии.
- Ингибиторы PCSK9: мощное снижение ЛПНП у очень высокого риска/наследственных форм.
- Фибраты: при высоких триглицеридах.
- Омега-3 этиловые эфиры: для снижения триглицеридов.
Решение о старте/комбинации — только с врачом.
Диагностика: липидограмма, подготовка, как часто проверяться
Узнать реальный уровень риска помогает липидограмма: она показывает фракции (ЛПНП/ЛПВП), а не только общий холестерин, и даёт основу для корректной тактики. Особенно это важно, потому что внешних «признаков» у повышенного холестерина чаще нет.
Что такое липидограмма: общий холестерин, ЛПНП, ЛПВП, триглицериды, коэффициент атерогенности.
Подготовка:
- Сдача утром, 9–12 ч без еды (вода разрешена)
- За 24–48 ч — без алкоголя и тяжёлой жирной еды
- Обсудите с врачом лекарства, влияющие на липиды
Частота:
- Начиная с 20–25 лет — 1 раз в 3–5 лет
- После 40 — ежегодно
- Чаще при диабете, АГ, курении, ожирении, семейной истории ранних ССЗ
«Оценка липидного профиля: общий холестерин, ЛПВП («хороший»), ЛПНП («плохой»), ЛПОНП, триглицериды; 18–39 лет — 1 раз/6 лет, ≥40 — 1 раз/3 года». — KP.RU, 13.01.2026.
Повышенный холестерин: причины, признаки, последствия
Повышенный холестерин чаще связан с сочетанием факторов: питание, уровень активности, вес, курение, сопутствующие болезни и наследственность, а не с одним продуктом. Поэтому решение обычно тоже комбинированное.
Причины:
- Избыток насыщенных жиров/трансжиров
- Гиподинамия
- Лишний вес
- Курение
- Гипотиреоз
- Диабет
- Хроническое воспаление
- Наследственность (семейная гиперхолестеринемия)
Симптомы: чаще отсутствуют; при наследственных формах могут быть ксантомы.
Последствия: атеросклероз, ИБС/инфаркт, инсульт, периферический атеросклероз, ХБП.
«Семейная гиперхолестеринемия в 2 раза чаще; 66% женщин; 90% инфарктов/инсультов у молодых; холестерин 10 ммоль/л и выше». — НГЗВ, 2026.
Важно: в публикации не раскрыты методология и выборка, поэтому использовать это стоит как иллюстрацию значимости темы, а не как точную эпидстатистику.

Пониженный холестерин (гипохолестеринемия): когда это проблема
Пониженный холестерин — не всегда «победа», потому что холестерин участвует в гормонах и желчных кислотах, и слишком низкие значения могут быть маркером других проблем. Если показатели низкие и есть жалобы, стоит обсуждать причину с врачом.
Причины:
- Гипертиреоз
- Мальабсорбция/недоедание
- Заболевания печени
- Некоторые лекарства
- Редкие генетические состояния
Риски: дефицит стероидных гормонов/желчных кислот, нарушения в психике и иммунитете. Требует оценки врача.
Мифы о питании: вреден ли холестерин в яйцах на самом деле?
Холестерин в яйцах — мифы часто преувеличивают риск: для многих людей пищевой холестерин влияет на кровь меньше, чем качество жиров в рационе (трансжиры и избыток насыщенных жиров). При этом при диабете, очень высоком ЛПНП или семейной гиперхолестеринемии ограничения обсуждаются индивидуально.
Данные исследований:
- 300 мг холестерина из яиц может повышать LDL на 0.15 ммоль/л (4%) (Science Media Centre expert reaction, 2023)
- 2 яйца/день в диете с низким насыщенным жиром могут не повышать LDL (University of South Australia study, 2024)
- Независимые исследования (Nurses’ Health Study, 117 953 чел.) не находят эффекта яиц на ССЗ
Практический вывод для офисного графика: если яйца — это омлет с овощами и цельнозерновым хлебом, это одна история. Если это яйца с колбасой, выпечкой и сладким кофе, вклад в «плохой» профиль чаще даёт не желток, а сопровождающие продукты и трансжиры.
Статья подготовлена для Grow Food при участии эксперта по питанию Дмитрия Лазарева (спортивный диетолог senior-уровня, специализация — снижение веса и композиция тела у обычных людей и любителей спорта; подход — доказательный, без крайностей). В медицинской части (лекарства, риски) ориентир — клиническая логика и источники из предоставленного пакета, но назначение терапии выполняет врач.


Проверь как ты усвоил материал статьи
1
/3
Часто задаваемые вопросы
Какой врач лечит нарушения липидного обмена?
Терапевт или кардиолог. При сопутствующих заболеваниях (например, диабет или проблемы щитовидной железы) часто подключается эндокринолог.
Влияет ли стресс на уровень холестерина?
Хронический стресс может косвенно ухудшать липидный профиль через сон, аппетит и выбор еды. Поэтому режим, регулярность питания и восстановление тоже часть профилактики.
Как меняется холестерин при беременности?
Во время беременности липиды физиологически растут. Тактика обычно ограничивается наблюдением и питанием, а любые лекарства — строго по назначению врача.
Можно ли снизить холестерин народными средствами?
Эффективность и безопасность непредсказуемы. Опора — питание, физическая активность и терапия, согласованная с врачом.
Дополнительные материалы
-
Целевые уровни ЛПНП по сердечно-сосудистому риску — «Лечащий врач» (2024) — ссылка
- Информация об Эзетимибе — Vidal.ru (2023–2025) — ссылка
- Информация об Эзетимибе — RLSnet.ru (2023–2025) — ссылка
- Новые анализы крови в ОМС на 2026 — ОООИБРС (13.01.2026) — ссылка
- Новая система контроля холестерина у молодых людей — НГЗВ (2026) — ссылка